Unité hépatobiliaire et pancréatique
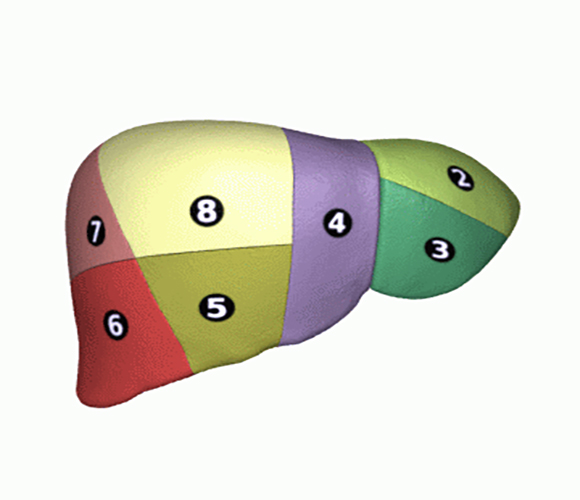
Segmentation hépatique (Couinaud), Wikimedia Commons
Hépatectomie mineure
Le principe d’une hépatectomie consiste à réaliser l’ablation d’une partie du foie emportant les lésions malignes ou bénignes du foie. Les lésions peuvent être primitives (directement du foie) ou secondaires c’est à dire des métastases.
Pour toutes les hépatectomies, le choix de la méthode opératoire mini-invasive ou par voie classique ouverte est discuté et dépend de plusieurs facteurs (l’emplacement des lésions, l’état de santé général du patient, etc…).
En cas de méthode opératoire mini-invasive (laparoscopie ou robot assisté), le patient au bloc opératoire est préparé avec la mise en place de trocarts qui serviront à l’insertion des différents outils nécessaires à l’opération.
Par définition, une hépatectomie mineure emporte moins de 3 segments. C’est une intervention qui résèque une petite partie du foie par l’ablation en monobloc de la zone qui contient le cancer hépatique avec la section de ses pédicules veineux, artériels et biliaires.
L’hépatectomie est un geste chirurgical technique et délicat.
Avant l’intervention
LA CONSULTATION AVEC LE CHIRURGIEN
Avant une hépatectomie, le patient passe différents examens afin de déterminer le type de lésion hépatique, et de déterminer la fonction globale du foie et son volume pour permettre la planification de l’intervention et ses risques.
L’IHU Strasbourg bénéficie des dernières avancées technologiques en matière d’outil d’imagerie diagnostique comme : l’échographie, le tomodensitomètre ou scanner, l’IRM, l’angiographie, l’imagerie de reconstruction 3D, etc. Le résultat de ces images permet de créer une modélisation tridimensionnelle de l’organe du patient, ainsi on obtient une reconstruction à l’identique qui permet de définir des solutions personnalisées.
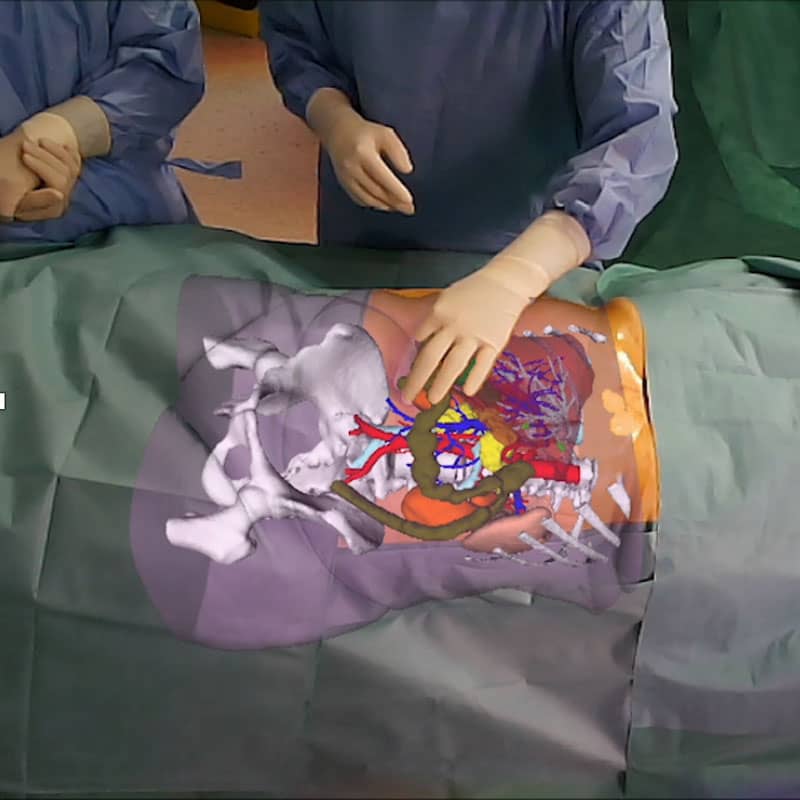
Dans des cas particuliers, lors de l’intervention, le chirurgien peut s’aider de la reconstruction 3D qui est superposée avec exactitude sur le corps de patient (réalité augmentée).
Avec les résultats obtenus, le chirurgien indique au patient les objectifs de l’opération, la technique utilisée et les suites et les complications postopératoires possibles.
LA CONSULTATION AVEC L’ANESTHÉSISTE
L’hépatectomie est réalisée sous anesthésie générale.
Cette consultation permet d’évaluer les risques liés à l’anesthésie, en prenant en compte les antécédents médicaux, familiaux et chirurgicaux. Il est très important de signaler tout problème de santé (allergies, problèmes respiratoires et cardiaques, traitement médicamenteux, consommation d’alcool et de tabac). En général, il est fortement conseillé d’arrêter sa consommation l’alcool et le tabac quelques semaines avant l’intervention.
Caractéristiques
Cette intervention nécessite l’ablation en monobloc de la zone qui contient les tumeurs hépatiques.
La tranche de section peut être réalisée avec le clampage du pédicule hépatique pour réduire le saignement.
Déroulement de l’opération
L’hépatectomie peut être réalisée par différentes techniques opératoires comme la laparotomie, la cœlioscopie et la chirurgie assistée de la robotique.
La durée opératoire est d’environ 3 heures.
La durée d’hospitalisation est d’environ 5 jours.
Ces durées sont basées sur une approximation, elles peuvent être plus longue en fonction de l’état de santé du patient.
Intérêts et avantages
L’hépatectomie est l’unique intervention qui peut garantir la survie du patient sur le long terme en cas de lésions hépatiques malignes.
Le foie possède la faculté de se régénérer, si le tissu hépatique est sain et de se reconstituer à la totalité de sa masse normale.
Si l’hépatectomie est totale (ablation totale du foie), elle précédera une transplantation de foie.
Risques et complications
Informations utiles
Guide à télécharger : Les traitements du cancer du foie
par l’Institut National du Cancer, e-cancer.fr
être accompagné dans son parcours de soins
La qualité de la prise en charge des patients est un objectif essentiel, le patient est au cœur de nos préoccupations.

